Medical microbiology, Staphylococci / Microbiologia medica, Stafilococchi
Staphylococci
Staphylococci are Gram positive bunches that combine to form bunches, both in vitro and in nature.
They are highlighted by the colouring of Gram, in which they turn blue thanks to the thick bacterial wall. Looking at a pharyngeal swab, for example, we understand that it is a superficial sample because the typical epithelial cells of flaking are round, with a central nucleus and roundish; very different is to observe an inflamed site, even deep, where instead there will be the presence of cells of the immune system with different shapes and sizes.
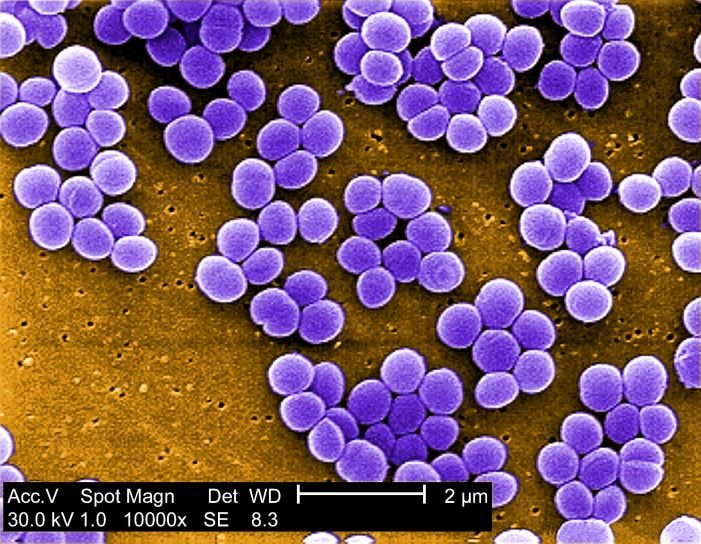
There are many Staphylococci in nature, but the most common in man is the "Staphylococcus aureus", which owes its name to the fact that its colonies, in a certain soil, assume a golden yellow colour. It is quite common in the environment and on our skin, but it is problematic to treat it in the case of immunocompromised patients, not only because they are very aggressive, but also because they are poles resistant to antibiotics.
Some strains of Staphylococcus aureus resist all antibiotics and if one of them is resistant, even to vancomycin, there is no cure and the iimmunocompromised patient will die.
These situations occur mainly in a hospital environment. This bacterium also has the ability to produce many toxins that lead to death and because the toxin is a poison, when it is very aggressive, it is difficult to heal.
Diseases caused by other Staphylococci are much rarer and among other species the most common is the "Staphylococcus epidermidis". It is the most common saprophyte of the skin, as well as its protector, because if it is well covered by this bacterium there is little room for the adhesion of other pathogens and this prevents the onset of infections, such as furuncles, acne, heresipelas, suppurative infections (with pus formation) of small cuts. Usually it does not cause damage to our body, except in the case of immunodeficient patients (temporary or chronic) or if it produces particular toxins.
These two types of Staphylococci are called occasional pathogens, because they only occasionally infect people, usually immunocompromised.
Staphylococcus aureus
Characteristics
The most dangerous bacterium for those with weak immune defences is Staphylococcus aureus, which has many characteristics:
It is a Gram positive coconut that is distributed in the colonies to form clusters;
It is resistant to large changes in pH and temperature, similar to archeobacteria, with a bacterial wall so thick that it can live even in adverse conditions, such as in seawater where the concentration of NaCl is 7.5% and where many other bacteria are not able to grow. It can be implanted, for example, in the vaginal mucosa, which usually has a pH of about 3.5, and it can also grow under alkalinity-based conditions;
It is motionless and fixes to the mucous membranes thanks to the fibrils of teic acid: an adhesive that comes out of the bacterium like small filaments with a final suction cup that allows it to attach itself to a surface.
Being motionless, they are moved by fluids such as saliva, sweat or water on the skin and for this reason they cannot give infections by going up some body areas such as the urinary tract (they cannot go up from the urethral meatus and give important infections). They do not have fimbrias (moving organs), so they attach themselves to the surfaces, but they do not move.The colonies are about 2 mm in diameter, they are shiny because of the presence of a capsule that disappears when you grow the bacteria in a test tube, so the colonies appear less shiny over time;
They are roundish and grow up everywhere, but especially on soils rich of salt, where they will assume a golden yellow pigmentation;
It is an optional anaerobic: it may grow both in presence and in absence of oxygen, in fact, it is a fermenting agent, therefore it degrades the glucose to pyruvic acid, which may be transformed in lactic acid, ethanol, acetic acid or other derivatives. It does not have the Krebs Cycle and this represents an advantage for survival in different environments (with and without oxygen). However, the fermentation process has a maximum net gain of two molecules of ATP for each molecule of degraded glucose, therefore a metabolism with low energy yield;
It has coagulase, an enzyme that coagulates the plasma even if inside there is an anticoagulant (sodium citrate, heparin, etc.). Staphylococcus aureus is the only bacterium to have it (it is positive coagulase) and therefore this characteristic is used to discriminate it from other bacteria;
It is responsible for β-haemolysis within a blood agar plate. Blood agar is used because it contains intact red blood cells in the mesh. It comes from the preparation of a culture broth sterilized in an autoclave and then cooled to about 50 degrees to which is added a 5% by volume of red blood cells, usually mutton or sheep. The red blood cells mixed with the broth give the preparation a bright red colour. This is followed by cooling and solidification. If the addition of red blood cells occurred when the broth is much warmer (70-80 degrees) would burst, the hemoglobin in contact with the air would oxidize and the preparation would take on a brown "Nutella". This cooked blood agar is called chocolate agar and, like blood agar, has great nutritional power for bacteria thanks to the substances released by the lysis of red blood cells.
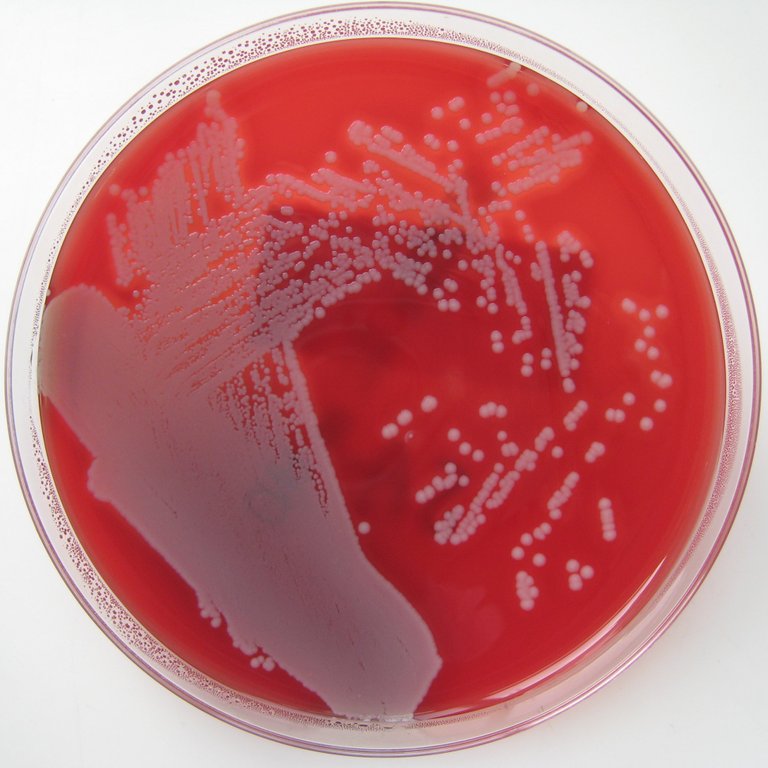
The purpose of blood agar is to understand if the bacterium is aggressive or not, looking at whether around its colony the red blood cells are all completely destroyed or not. If they are destroyed/lysed it means that the bacterium is very aggressive and therefore has a great ability to secrete enzymes, toxins, degradation products that burst the red blood cell in order to use the released substances as an energy source. If this does not happen, it means that the bacterium is less aggressive. In the first case, the bacterium is called beta-hemolytic, while in the second case it is called gamma-hemolytic. This is an indication of the bacterium's aggressiveness. We see therefore a halo of transparency around the colony of Staphylococcus aureus grown in blood agar, due to the destruction of red blood cells;
- It can ferment a sugar, mannite (or mannitol). This is an exclusive characteristic of Staphylococcus aureus, so in an agar with mannite this bacterium will ferment producing acids (acidifying the soil).
Opportunistic infections
As mentioned before, it can cause opportunistic infections to immunocompromised people, hospitalized, mentally and physically stressed (stress is immunodepressive). In these cases Staphylococcus aureus is extremely invasive, able to "walk" in the tissues thanks to the presence of many enzymes and can cause:
Pneumonia: Serious especially in the elderly because of weak immune defences and especially if there are viral infections in progress, such as influenza (one does not die of influenza, but of pneumonia due to bacterial overlap);**
Bone and joint infections; are also common
Osteomyelitis;
Septic arthritis;
Bacteria: this bacterium can reach the blood and thus different localizations, giving widespread abscesses even at the level of the heart valves**
Endocarditis;
- Cutaneous injuries, with presence of pus.
Staphylococcus or Streptococcus?
Usually to understand if it is Staphylococcus or Streptococcus wets the wound with hydrogen peroxide: if a foam is formed it means that Staphylococcus is producing catalase, enzymes that split hydrogen peroxide into water and gaseous oxygen (the foam you see is the oxygen that is released). If, on the other hand, no reaction occurs, it means that we are in the presence of Streptococcus (negative catalase).
Culture media for Staphylococcus
To test for any point of infection (infected wound, dental abscess, furuncle, blood), it is necessary to sow the samples in blood agar to see beta-hemolysis around the colony, or in mannite agar salt (also called Chapman's soil). The latter is selective for Staphylococci in general and therefore does not distinguish between aureus and others because Staphylococci are resistant to NaCl, present in this medium at 7.5%. The only sugar present is mannite, which when fermented produces acids. The only one able to do so is the aureus and the acids that are formed as a result of the fermentation of mannite acidify the colorant present in the agar salt mannite, turning the colony to golden yellow (it is called aureus for the golden color assumed by the colonies in the agar salt mannite).
Usually the samples that arrive in the laboratory are swabs, unless it is a blood sample. A Bunsen beak is used from which a very powerful transparent flame emerges that sterilises the whole environment around it, for about one metre in diameter, to prevent bacteria present in the air from contaminating the sample in the blood agar. A loop of platinum with a roundish nozzle used to take and quantify the bacterial load is then taken; it is sterilized with the Bunsen beak, is cooled and used to spread the patina taken by the swab on the culture plate with serpentine movements. The intent is to drag the patina to obtain the growth of individual colonies derived from a single bacterium and then evaluate the identity of each. There are different sowing techniques. The Staphylococci colony is round (about 2 mm in diameter), glossy, surrounded by a halo of transparency caused by beta-haemolysis.
Catalyst test
Staphylococci are all positive catalase and this differentiates them from Streptococci. The catalase, as said before, splits the hydrogen peroxide into water and gaseous oxygen, so these bacteria are resistant to the antibacterial action of hydrogen peroxide. Therefore, it is possible to distinguish them by adding a drop of hydrogen peroxide to the culture medium. The formation of foam indicates the presence of catalase and therefore of staphylococci; the absence of this reaction indicates the presence of other bacteria, such as Streptococci. If the culture medium in question is blood agar, greater caution is needed: we must be careful not to "rasp" on the soil, affecting the red blood cells because these are positive catalase, so we would see an action not due to the bacterium, but to the red blood cells themselves.
Coagulase test
This test distinguishes Staphylococcus aureus from all other Staphylococci and it is of fundamental interest to identify aureus as it is the most pathogenic in nature. Doing a coagulase test means using a citrate plasma sample (not coagulable due to the presence of sodium citrate). In the absence of positive coagulase bacteria the sample will remain unchanged, while in the presence of them (i.e. Staphylococci) the plasma citrate will assume a gelatinous consistency.
Until a few years ago it was necessary to wait a night to obtain the result, while nowadays it is sufficient to perform an agglutination test. The latter consists in diluting the bacteria in water, then pouring a drop of it on a latex, i.e. plastic microspheres to which antibodies are attached against one of the bacterial components, in this case against coagulase (it is not only secreted by S. aureus, but it is also present on the surface of the bacterial wall). If nothing happens when the bacterium and latex come into contact, it means that the bacterium in question does not have coagulase. If it does (Staphylococcus aureus), the antibodies will bind the bacterium and form a large network of bacteria held together by the antibodies that act as bridges by binding the coagulase on each of them. After a few seconds there will be the formation of lumps, an indication of agglutination: the bacterium has coagulase on the surface and has been agglutinated by lactic acid with antibodies specific for bacterial coagulase. This test is now immediate and only lasts 15 seconds, telling us immediately if it is Staphylococcus aureus or other.
Biochemical identification test
It is possible to distinguish between different bacteria on the basis of their metabolism, i.e. on the basis of what they eat. Soils containing sugars are used, on which there is a colouring agent which changes colour each time the pH or salt concentration changes. If, for example, you consider a soil with glucose and the latter is used and then fermented, it will lead to the formation of acids, thus acidifying the soil that will change color. If the bacterium does not use glucose, there will be no colour changes in the soil. Other sugars can also be used such as mannitol, inositol, sorbitol and the principle is the same: if these are used by the bacterium, the soil will change colour, otherwise there will be no biochemical and therefore chromatic changes in the culture medium. Bacterial identification can also be based on enzymes or substances used by the bacterium itself (e.g. urease, hydrogen sulphide, etc.).
There are therefore many types of bacterial identification:
- For colonies,
- By type of metabolism,
- With small tests, more summary (coagulase, catalase...).
Plasmids (extrachromosomal DNA)
Plasmids give bacteria resistance to antibiotics and other Gram positive bacteria. Nowadays the bacterial resistance to antibiotics is enormous and Staphylococci are resistant to: erythromycin, chloramphenicol, tetracyclines, neomycin and kanamycin. Some Staphylococci aureus are also resistant to vancomycin and resistance to beta-lactam is close to 90%, both in hospitals and communities. This means that administering a beta-lactam for a staphylococcal infection without an antibiogram is an unnecessary act of antibiotic waste. It is necessary to pay close attention to what is administered to the patient and it is therefore necessary to precisely isolate and identify the type of microbial agent involved in the infection, also requiring an antibiogram. An empirical antibiotic therapy is almost always a failure and to think of identifying an infection with symptoms is a "madness".
Aureus has important pathogenic factors not present in other Staphylococci that are:
- Exfoliative toxin,
- Toxic shock toxin,
- Enterotoxin.
Enterotoxin
It is a toxin that causes diarrhoeal stools, produced in poorly packaged foods, poorly preserved (perhaps cooked the day before), or touched by people who have on the skin this Staphylococcus that produces enterotoxin.
Staphylococcus, however, is unable to pass through the stomach or live in the intestine, because the gastric acidity and bile salts are toxic to bacteria not used to living in the intestine (for these bacteria there are special culture media containing bile salts). Staphylococcus, therefore, cannot reach the intestine with food and produce its own toxins. Enterotoxin is therefore taken from food, where it is present as a pre-established toxin in that food, since Staphylococcus has grown there.
Staphylococcus can be killed by heat, while the toxin produced, being acid-resistant and heat-resistant, can reach the stomach and the intestine. We find that it is staphylococcal enterotoxin because diarrhoea will be accompanied by vomiting. In this case you should not take antibiotics (just eliminate and no longer take the source of contaminated food), which worsen the situation because they would damage the "good" bacterial flora that can instead help to metabolize the toxin. The diarrhoeal manifestation lasts about 24 hours, the time necessary for the toxin to be eliminated by the intestinal bacteria. If it were a common intestinal diarrhoea, vomiting would not occur.
The latter occurs because there are nerve endings under the duodenum, called vagal (vagal nerve), which, if stimulated by toxic substances, communicate with the center of vomiting (at the base of the brain), which, in turn, strongly contracts the diaphragm causing vomiting to expel the toxin. Only toxins that come from the oral cavity, therefore from above, can trigger this mechanism; those that are below (produced for example by intestinal bacteria) will not go up and stimulate the vague. In this case, vomiting would not solve the problem and we would only have diarrhoeal manifestations that require the use of an antibiotic to eliminate the pathogen producing enterotoxins in the intestine (it is therefore an enterobacterium).
Invasive diseases
Forums
Favi : subcutaneous furuncles that communicate with each other causing severe abscesses and pain. The pus they produce accumulates in the dermis (not in the skin as in the furuncles) and sometimes a surgical incision is necessary to remove the purulent material (it may leave scars, unlike the furuncle);
- Impetigo : small skin spots that are taken, for example, from seawater contaminated by S. aureus. Antibiotics may be required;
Septicemia: is one of the most serious manifestations because the bacterium spreads in the body causing abscesses. It occurs only in immunocompromised persons;
Septic abscesses and embolisms: Staphylococci enter the bloodstream causing abscesses in immunocompromised persons.
Toxin diseases
Exfoliative (or desquamative) toxin
It is a toxin that spreads by blood and reaches the basal layers of the skin (especially the granular one). It induces the rupture of desmosomes, i.e. the points of junction between the cells that make the skin impermeable to liquids and prevent water from leaving our body. If we did not have the skin, we would lose water and die of dehydration (hypovolemic shock). When these joints are attacked by this toxin, this barrier loses its effectiveness.
It is important because it causes two diseases:
Ritter or scalded skin disease
is a very serious disease that affects newborns. It develops when the newborn baby passes through a delivery channel infected with Staphylococcus aureus, a producer of exfoliative toxin. It is almost always fatal (75-80% of cases) because newborns do not have the horny layer that can act as a barrier, preventing the loss of liquids. The child has a strong desquamation on the whole body, as if he were burned and dies in a few days from dehydration. The consequences depend on the area of the infected skin: if the skin is small and the amount of toxin is minimal, treatment can be tried.
Boiling impetigo
A disease that affects adults by causing large bubbles in the skin. The horny layer of adults is strong enough to prevent liquids from escaping: the grainy and spiny layer, together with the desmosomes, have been altered and the only resistant layer that prevents the escape of the liquid is the horny layer. It is not possible to establish the zone i
Stafilococchi
Gli Stafilococchi sono cocchi Gram positivi che si aggregano a formare dei grappoli, sia nelle colture in vitro che in natura.
Si evidenziano con la colorazione di Gram, nella quale si colorano di blu grazie alla spessa parete batterica. Osservando un tampone faringeo, ad esempio, capiamo che si tratta di un campione superficiale in quanto le tipiche cellule epiteliali di sfaldamento sono tonde, con un nucleo centrale e tondeggiante; molto diverso è osservare un sito infiammato, anche profondo, dove invece ci sarà la presenza di cellule del sistema immunitario con forme e dimensioni diverse.

Esistono moltissimi Stafilococchi in natura ma il più comune nell’uomo è lo “Staphylococcus aureus”, che deve il nome al fatto che le sue colonie, in un determinato terreno, assumono un colore giallo oro. È piuttosto comune nell’ambiente e sulla nostra cute, ma risulta problematico curarlo nel caso di pazienti immunocompromessi, non solo perché sono molto aggressivi, ma anche perché sono poli resistenti agli antibiotici.
Alcuni ceppi di Stafilococco aureus resistono a tutti gli antibiotici e se uno di questi è poli resistente, anche alla vancomicina, non vi è cura e il paziente iimmunocompromesso andrà incontro alla morte.
Queste situazioni si presentano soprattutto in ambiente ospedaliero. Questo batterio ha inoltre la capacità di produrre molte tossine che portano alla morte e poiché la tossina è un veleno, quando essa è molto aggressiva, risulta difficile la guarigione.
le malattie causate dagli altri Stafilococchi sono molto più rare e tra le altre specie quello più comune è lo “Staphylococcus epidermidis”. È il saprofita più comune della cute, nonché il suo protettore, in quanto se essa è ben ricoperta da questo batterio rimane poco spazio per l’adesione di altri patogeni e ciò impedisce l’insorgenza di infezioni, come i foruncoli, l’acne, l’eresipela, le infezioni suppurative (con formazione di pus) di piccoli tagli. Solitamente non provoca danni al nostro organismo, se non nel caso di pazienti immunodeficienti (temporanei o cronici) o nel caso in cui produca particolari tossine.
Questi due tipi di Stafilococchi sono detti patogeni occasionali, perché solo occasionalmente infettano le persone, solitamente immunocompromesse.
Staphylococcus aureus
Caratteristiche
Il batterio più pericoloso, per chi ha difese immunitarie deboli, è lo Stafilococco aureus, che presenta molte caratteristiche:
• È un cocco Gram positivo che nelle colonie si distribuisce a formare dei grappoli;
• È resistente ad ampi cambiamenti di ph e temperatura, per questo simili agli archeobatteri, dotati di una parete batterica talmente spessa da poter vivere anche in condizioni avverse, come per esempio nell’acqua di mare in cui la concentrazione di NaCl é del 7,5% e dove molti altri batteri non sono in grado di crescere. Può impiantarsi per esempio nella mucosa vaginale che solitamente ha un pH di circa 3,5 e crescere anche in condizioni di alcalinità-basicità;
• È immobile e si fissa alle mucose grazie alle fibrille di acido teicoico: un’adesina che fuoriesce dal batterio come piccoli filamenti con una ventosa finale che gli consentono di fissarsi ad una superficie.
Essendo immobili vengono spostati grazie a fluidi quali la saliva, il sudore o l’acqua sulla cute e per questo motivo non riescono a dare infezioni risalendo alcune aree corporee come il tratto urinario (non riescono a risalire dal meato uretrale e dare infezioni importanti). Non possiedono fimbrie (organi di movimento), quindi si fissano alle superfici, ma non si muovono
• Le colonie sono grandi circa 2 mm di diametro, sono lucide per la presenza di una capsula che scompare quando si coltivano i batteri in provetta, per questo le colonie appaiono meno lucide col passare del tempo;
• Sono tondeggianti e crescono ovunque, ma soprattutto su terreni ricchi di sale, dove assumeranno una pigmentazione giallo oro;
• È un anaerobio facoltativo: può crescere sia in presenza che in assenza di ossigeno, infatti è un fermentante, quindi degrada il glucosio ad acido piruvico, il quale può essere trasformato in acido lattico, etanolo, acido acetico o altri derivati. Non ha il Ciclo di Krebs e questo rappresenta un vantaggio per la sopravvivenza in diversi ambienti (con e senza ossigeno). Il processo fermentativo ha però un guadagno netto massimo di due molecole di ATP per ogni molecola di glucosio degradata , quindi un metabolismo con scarsa resa energetica;
• Ha la coagulasi, un enzima che fa coagulare il plasma anche se all’interno vi è un anticoagulante (sodio citrato, eparina, etc.). Lo Stafilococco aureus è l’unico batterio ad averla (è coagulasi positivo) e quindi questa caratteristica viene usata per discriminarlo da altri batteri;
• È responsabile della β-emolisi all’interno di una piastra di agar sangue. L’agar sangue viene usato perché contiene nelle maglie dei globuli rossi integri. Deriva dalla preparazione di un brodo di coltura sterilizzato in autoclave e poi raffreddato a circa 50 gradi a cui viene aggiunto un 5% in volume di globuli rossi, di solito di montone o pecora. I globuli rossi mescolati col brodo donano il colore rosso vivo alla preparazione. Segue quindi il raffreddamento e la solidificazione. Se l’aggiunta dei globuli rossi avvenisse quando il brodo è molto più caldo (70-80 gradi) scoppierebbero, l’emoglobina a contatto con l’aria si ossiderebbe e il preparato assumerebbe un color marrone “Nutella”. Questo agar sangue cotto è detto agar cioccolato e, così come l’agar sangue, ha grande potere nutritivo per i batteri grazie alle sostanze liberate dalla lisi dei globuli rossi.

Lo scopo dell’agar sangue è quello di capire se il batterio è aggressivo o meno, guardando se intorno alla sua colonia i globuli rossi sono tutti completamente distrutti oppure no. Se vengono distrutti/lisati significa che il batterio è molto aggressivo e ha quindi una grande capacità di secernere enzimi, tossine, prodotti degradativi che fanno scoppiare il globulo rosso al fine di utilizzare le sostanze liberate come fonte energetica. Se questo non avviene significa che il batterio è meno aggressivo. Nel primo caso, il batterio viene detto beta-emolitico, mentre nel secondo caso si parla di gamma-emolitico. Questo è un indice di aggressività del batterio. Vediamo quindi un alone di trasparenza attorno alla colonia di Stafilococco aureus cresciuto in agar sangue, dovuto alla distruzione dei globuli rossi;
• Può fermentare uno zucchero, la mannite (o mannitolo). Questa è una caratteristica esclusiva dello Stafilococco aureus, quindi in un agar con la mannite questo batterio fermenterà producendo acidi (acidificando il terreno).
Infezioni opportunistiche
Come detto precedentemente, può causare infezioni opportunistiche a persone immunocompromesse, ospedalizzate, stressate mentalmente e fisicamente (lo stress è immunodepressivo). In questi casi lo Stafilococco aureus è estremamente invasivo, capace di “camminare” nei tessuti grazie alla presenza di tanti enzimi e può causare:
• Polmoniti: gravi soprattutto negli anziani a causa delle deboli difese immunitarie e specialmente se ci sono infezioni virali in corso, come l’influenza (non si muore di influenza, ma di polmoniti per sovrapposizione batterica);
• infezioni alle ossa e articolazioni;
• Osteomieliti;
• Artrite settica;
• Batteriemia: questo batterio può raggiungere il sangue e quindi diverse localizzazioni, dando ascessi diffusi anche a livello delle valvole cardiache
• Endocardite;
• Ascessi
• Ferite cutanee, con presenza di pus.
Stafilococco o Streptococco?
Solitamente per capire se si tratta di Stafilococco o Streptococco si bagna la ferita con acqua ossigenata: se si forma una schiuma significa che lo Stafilococco sta producendo catalasi, enzimi che scindono l’acqua ossigenata (perossido di idrogeno) in acqua e ossigeno gassoso (la schiuma che si vede è l’ossigeno che si libera). Se invece non avviene nessuna reazione significa che siamo in presenza di uno Streptococco (catalasi negativo).
Terreni di coltura per gli Stafilococchi
Per analizzare un qualunque punto di infezione (ferita infetta, ascesso dentale, foruncolo, sangue), occorre seminare i campioni in agar sangue per vedere la beta-emolisi attorno alla colonia, oppure in agar sale mannite (detto anche terreno di Chapman). Quest’ultimo è selettivo per gli Stafilococchi in generale e quindi non distingue tra aureus e gli altri perché gli Stafilococchi sono resistenti al NaCl, presente in questo terreno al 7,5%. L’unico zucchero presente è la mannite, che se fermentata produce acidi. L’unico in grado di farlo è l’aureus e gli acidi che si formano in seguito alla fermentazione della mannite acidificano il colorante presente nell’agar sale mannite, facendo virare la colonia a giallo oro (si chiama aureus per la colorazione dorata assunta dalle colonie nell’agar sale mannite).
Solitamente i campioni che arrivano in laboratorio sono tamponi, a meno che non sia un prelievo di sangue. Si utilizza un becco Bunsen dal quale fuoriesce una fiamma trasparente molto potente che sterilizza tutto l’ambiente attorno, per circa un metro di diametro, per evitare che i batteri presenti nell’aria possano contaminare il campione nell’agar sangue. Si prende poi un’ansa di platino con beccuccio tondeggiante usato per prendere e quantificare la carica batterica; viene sterilizzata col becco Bunsen, viene fatta raffreddare e usata per distendere la patina presa dal tampone sulla piastra di coltura con movimenti serpentini. L’intento è trascinare la patina per ottenere la crescita di singole colonie derivate da un singolo batterio per poi valutare l’identità di ognuna. Ci sono diverse tecniche di semina. La colonia di Stafilococchi si presenta tonda (2 mm circa di diametro), lucida, circondata da un alone di trasparenza causato dalla beta-emolisi.
Test della catalasi
Gli Stafilococchi sono tutti catalasi positivi e questo li differenzia dagli Streptococchi. La catalasi, come detto prima, scinde l’acqua ossigenata in acqua e ossigeno gassoso, quindi questi batteri sono resistenti all’azione antibatterica del perossido di idrogeno. Pertanto è possibile distinguerli aggiungendo al terreno di coltura una goccia di acqua ossigenata. La formazione di schiuma indica la presenza della catalasi e quindi di stafilococchi; l’assenza di tale reazione sta ad indicare la presenza di altri batteri, come gli Streptococchi . Se il terreno di coltura in questione è agar sangue occorre una maggiore accortezza: bisogna stare attenti a non “raspare” sul terreno intaccando i globuli rossi perché questi sono catalasi positivi, quindi si vedrebbe un’azione non dovuta al batterio, ma ai globuli rossi stessi.
Test della coagulasi
Questo test distingue lo Stafilococco aureus da tutti gli altri Stafilococchi ed è di fondamentale interesse individuare l’aureus poiché è il più patogeno in natura. Fare un test della coagulasi significa usare un campione di plasma citrato (non coagulabile per la presenza di citrato di sodio). In assenza di batteri coagulasi positivi il campione rimarrà invariato, mentre in presenza di essi (quindi di Stafilococchi) il plasma citrato assumerà una consistenza gelatinosa.
Fino a qualche anno fa bisognava aspettare una notte per ottenere il risultato, mentre al giorno d’oggi basta eseguire un test di agglutinazione. Quest’ultimo consiste nel diluire in acqua i batteri, versarne poi una goccia su un lattice, ovvero microsfere di plastica a cui sono legati anticorpi contro una delle componenti batteriche, in questo caso contro la coagulasi (non è solo secreta dagli S. aureus, ma è anche presente sulla superficie della parete batterica). Se facendo entrare in contatto il batterio e il lattice non accade nulla, significa che il batterio in questione non ha la coagulasi. Se invece ce l’ha (Stafilococco aureus), gli anticorpi legheranno il batterio e si formerà un grande reticolo di batteri tenuti insieme dagli anticorpi che fanno da ponte legando la coagulasi su ognuno di essi. Dopo pochi secondi si assisterà alla formazione di grumi, indice di avvenuta agglutinazione: il batterio ha sulla superficie la coagulasi ed è stato agglutinato dai lattici con gli anticorpi specifici per la coagulasi batterica. Questo test oggi è immediato, dura solo 15 secondi, dicendoci subito se si tratta di Stafilococco aureus o altro.
Test di identificazione biochimica
È possibile distinguere i vari batteri in base al loro metabolismo, ossia in base a ciò che mangiano. Si utilizzano dei terreni contenenti degli zuccheri, su cui vi è un colorante che, ad ogni cambiamento di pH o di concentrazione salina, cambia colore. Se per esempio si considera un terreno con del glucosio e quest’ultimo viene usato e quindi fermentato, porterà alla formazione di acidi, acidificando così il terreno che cambierà colore. Se invece il batterio non utilizza il glucosio non si avranno cambiamenti cromatici del terreno. Si possono usare anche altri zuccheri come il mannitolo, l’inositolo, il sorbitolo ed il principio è lo stesso: se questi vengono utilizzati dal batterio, il terreno cambierà colore, in caso contrario non si avranno cambiamenti biochimici e quindi cromatici del terreno di coltura. L’identificazione batterica può essere basata anche su enzimi o sostanze utilizzate dal batterio stesso (esempio ureasi, idrogeno solforato, etc.).
Si hanno quindi molti tipi di identificazione batterica:
• Per colonie,
• Per tipo di metabolismo,
• Con piccole prove, più sommaria (coagulasi, catalasi…).
Plasmidi (DNA extracromosomiale)
I plasmidi conferiscono ai batteri la resistenza agli antibiotici e ad altri batteri Gram positivi. Al giorno d’oggi le resistenze batteriche agli antibiotici sono enormi e gli Stafilococchi sono resistenti a: eritromicina, cloramfenicolo, tetracicline, neomicina e kanamicina. Alcuni Stafilococchi aureus sono resistenti anche alla vancomicina e le resistenze ai beta-lattamici sono prossime al 90%, sia negli ospedali che nelle comunità. Ciò significa che somministrare un beta-lattamico per un’infezione stafilococcica senza aver fatto un antibiogramma è un atto inutile di spreco antibiotico. Bisogna prestare molta attenzione a ciò che si somministra al paziente ed è necessario quindi isolare e identificare con precisione il tipo di agente microbico implicato nell’infezione, richiedendo anche un antibiogramma. Una terapia antibiotica empirica è quasi sempre fallimentare e pensare di identificare un’infezione dai sintomi è una “follia”.
L’aureus presenta fattori patogenetici importanti non presenti negli altri Stafilococchi che sono:
• Tossina esfoliativa,
• Tossina dello shock tossico,
• Enterotossina.
Enterotossina
È una tossina che provoca feci diarroiche, prodotta negli alimenti mal confezionati, mal conservati (magari cotti il giorno prima), oppure toccati da persone aventi sulla cute questo Stafilococco che produce l’enterotossina.
Lo Stafilococco comunque non riesce né ad oltrepassare lo stomaco, né a vivere nell’intestino, in quanto l’acidità gastrica e i sali biliari sono tossici per i batteri non abituati a vivere nell’intestino (per questi batteri ci sono appositi terreni di coltura contenenti i sali biliari). Lo Stafilococco, quindi, non può raggiungere l’intestino con i cibi e produrre le proprie tossine. L’enterotossina viene presa quindi dai cibi, in cui è presente come tossina precostituita in quel cibo, poiché vi è cresciuto lo Stafilococco.
Questo può venire ucciso dal calore, mentre la tossina prodotta, essendo acido-resistente e termo-resistente, può raggiungere lo stomaco e l’intestino. Ci accorgiamo che si tratta di enterotossina stafilococcica perché la diarrea sarà accompagnata da vomito. In questo caso non bisogna assumere antibiotici (basta eliminare e non assumere più la fonte di cibo contaminata), i quali peggiorano la situazione perché danneggerebbero la flora batterica “buona” che può invece aiutare a metabolizzare la tossina. La manifestazione diarroica dura circa 24 ore, il tempo necessario affinché la tossina venga eliminata dai batteri intestinali. Se si trattasse di una comune diarrea intestinale il vomito non si manifesterebbe.
Quest’ultimo si manifesta perché vi sono delle terminazioni nervose sotto il duodeno, dette vagali (del nervo vago), che, se stimolate da sostanze tossiche, comunicano col centro del vomito (alla base del cervello), il quale, a sua volta, fa contrarre fortemente il diaframma provocando il vomito per espellere la tossina. Solo le tossine che provengono dal cavo orale, quindi dall’alto, possono innescare questo meccanismo; quelle che si trovano in basso (prodotte per esempio dai batteri intestinali) non andranno a risalire e a stimolare il vago. In questo caso il vomito non risolverebbe il problema e avremmo solamente manifestazioni diarroiche che richiedono l’assunzione di un antibiotico per eliminare il patogeno produttore delle enterotossine nell’intestino (è quindi un enterobatterio).
Malattie da invasività
• Foruncolii
• Favi : foruncoli sottocutanei che comunicano tra loro provocando gravi ascessi e dolore. Il pus che producono si accumula nel derma (non nella cute come nei foruncoli) e a volte è necessaria l’incisione chirurgica per la rimozione del materiale purulento (può lasciare cicatrici, a differenza del foruncolo);
• Impetigine : piccoli brufoli cutanei che si prendono, per esempio, dall’acqua di mare contaminata da S. aureus. Può richiedere l’utilizzo antibiotici;
• Setticemie: è una delle manifestazioni più gravi poiché il batterio si diffonde nell’organismo provocando ascessi. Avviene solamente in persone immunocompromesse;
• Ascessi ed emboli settici: gli Stafilococchi entrano nel sangue causando ascessi alle persone immunocompromesse.
Malattie da tossine
Tossina esfoliativa (o desquamativa)
È una tossina che si diffonde per via ematica e raggiunge gli strati basali della cute (soprattutto quello granuloso). Induce la rottura dei desmosomi, ovvero i punti di giunzione tra le cellule che rendono la cute impermeabile ai liquidi e impediscono all’acqua di uscire dal nostro organismo. Se non avessimo la cute perderemmo acqua e moriremmo per disidratazione (shock ipovolemico). Quando queste giunzioni vengono attaccate da questa tossina, questa barriera perde di efficacia.
È importante perché da origine a due malattie:
Malattia di Ritter o della cute scottata
è una malattia molto grave che colpisce i neonati. Si sviluppa quando il neonato passa per un canale del parto infettato da Stafilococco aureus, produttore di tossina esfoliativa. È quasi sempre mortale (75-80% dei casi) in quanto i neonati non hanno lo strato corneo che riesce a fare da barriera, impedendo la perdita di liquidi. Il bambino presenta una forte desquamazione su tutto il corpo, come se fosse ustionato e muore in qualche giorno per disidratazione. Le conseguenze dipendono comunque dall’area della cute infettata: se quest’ultima è ridotta e la quantità di tossina è minima si può tentare una terapia.
Impetigine bollosa
Una malattia che colpisce gli adulti provocando delle grandi bolle sulla cute. Lo strato corneo delle persone adulte è abbastanza resistente da impedire ai liquidi di fuoriuscire: lo strato granuloso e spinoso, assieme ai desmosomi, sono stati alterati e l’unico strato resistente che impedisce la fuoriuscita del liquido è lo strato corneo. Non si è in grado di stabilire la zona in cui viene prodotta la tossina: può essere la cute stessa oppure qualche altro organo. La tossina passa poi nel sangue e la sua azione si riflette sulla cute in quanto il suo bersaglio sono i desmosomi. Queste bolle rappresentano una protezione impedendo ai liquidi di fuoriuscire. La cura è una terapia antibiotica ad ampia diffusione corporea, in questo caso con tetracicline, in modo tale da bloccare la sintesi proteica dello Stafilococco.
Tossina dello shock tossico
È una tossina molto rara e lo shock tossico è dato da Stafilococchi aureus che producono una tossina che permette la liberazione massiva nel sangue di sostanze infiammatorie potentissime, dette citochine (tempesta citochinica), che portano a una massiccia coagulazione del sangue. Si può morire in poche ore (dalle 3 alle 6) per una trombosi disseminata in tutto il corpo, a meno che non si venga infettati da una quantità minima di tossina: in questo caso intervenendo con una terapia anticoagulante immediata c’è una speranza di salvezza. L’incidenza di morte è di circa 1/10.000.000 e sono più sensibili le donne perché con i flussi mestruali la tossina di un batterio che ha colonizzato la vagina può entrare in gran concentrazione nel sangue.
Trasmissione dello Stafilococco aureus
Le persone più soggette ad infezione sono i pazienti immunodeficienti, come i pazienti ospedalizzati, le persone sottoposte ad antibioticoterapie importanti, i neonati (per la malattia di Ritter), le donne in periodo mestruale (per lo shock tossico), i bambini (per l’impetigine) e gli anziani (più immunocompromessi rispetto agli adulti).
La trasmissione avviene:
• Per contatto diretto con persone o con oggetti infetti, in quanto siamo ricoperti da Stafilococchi in tutto il corpo (facilmente trasmissibili quelli sulle mani e sui capelli). I sanitari devono prestare particolare attenzione per evitarne la trasmissione ai pazienti. Gli S. aureus li troviamo facilmente nel naso, nei capelli, nelle orecchie, nelle ascelle, ovvero in zone in cui è difficile vivere per la presenza di secrezioni acide.
• Per intossicazione alimentare, per ingestione di cibo (soprattutto prodotti caseari) contaminato da Stafilococco aureus produttore di enterotossina;
• Con la polmonite, per aspirazione di secrezione orali infette;
• Con la batteriemia: il batterio nel sangue provoca infezioni distali nelle ossa, nelle articolazioni, nel cuore etc.
Come si controlla?
Occorre sempre richiedere l’antibiogramma per sapere cosa somministrare. Il farmaco di scelta più usato (finché avremo Stafilococchi vancomicina-resistenti) è la vancomicina, somministrata per infezioni gravi.
fonti/sources
immagini/images
Img 1 pixnio
img2 wiki
Questo post è stato condiviso e votato dal team di curatori di discovery-it.
This post was shared and voted by the curators team of discovery-it
Congratulations @riccc96! You have completed the following achievement on the Steem blockchain and have been rewarded with new badge(s) :
You can view your badges on your Steem Board and compare to others on the Steem Ranking
If you no longer want to receive notifications, reply to this comment with the word
STOPTo support your work, I also upvoted your post!
These days, at least in clinical setting, the cultures are mostly for growing the bacteria in preparation for antibiotic testing.
At work, most of the identifications are done via the MALDI, or molecular methods such as the Verigene. I haven't used the latex in forever. Now, I just use the Alere PBP2a to look for MecA.
mi auguro che tutto vada sempre avanti per ogni cosa...gli antibiotici sono davvero importantissimi...
This post was selected, voted and shared by the discovery-it curation team in collaboration with the C-Squared Curation Collective. You can use the #Discovery-it tag to make your posts easy to find in the eyes of the curator. We also encourage you to vote @c-squared as a witness to support this project.
Ciao, volevo proporre il tuo post per un voto di steemstem ma ho notato che non citi le fonti delle immagini, mi sapresti dire se le immagini che hai utilizzato sono Creative Commons? Grazie
ciao! si le immagini sono tutte riutilizzabili ai fini commerciali! ora modifico :)
This is a great post! We at SteemSTEM would have given it a high vote, unfortunately we missed it before the 7 day limit! I hope we can get your next post in time!